Conversazioni sull'Intelligenza Artificiale - Medicina, un salto culturale quantico
Gianluca Fuser: Alessio, tu ti stai occupando – nel tuo lavoro - di tecnologie di Intelligenza Artificiale applicate al mondo della cura veterinaria e questo ti dà l’opportunità di spaziare anche nell’ambito delle molte sperimentazioni destinate alla medicina umana. Che impressione hai del fermento che anima questo settore?
Alessio Panella: Un fatto certo è che nel settore della medicina veterinaria la sperimentazione si spinge più in là che in quello della medicina umana, purtroppo in virtù del fatto che gli animali non umani sono ancora e per lo più considerati sostituibili e di un ordine di importanza morale inferiore a quello degli umani – come tu ben sai.
Si testano, infatti, già sul campo applicazioni che interpretano le TAC in modo apparentemente esaustivo; c’è già chi pensa che il medico veterinario potrà ricevere il referto completo e definitivo senza quasi vedere le immagini.
L’ovvio vantaggio è in termini di riduzione dei costi e dei tempi operativi; forse si può aggiungere una maggiore attenzione ai fenomeni “fuori focus”, quelli spesso ignorati a causa della distorsione cognitiva del medico che – nell’immagine - cerca la patologia che già pensa di dover cercare e rischia di non notare segnali poco evidenti di altre patologie.
Nel campo della medicina umana, invece, ci si muove con maggiore prudenza. Ma non pensare che le applicazioni in sperimentazione o già in uso siano meno dirompenti.
Gianluca: Ad esempio?
Alessio: I casi sono moltissimi ma posso indicarti un paio di esempi secondo me molto rilevanti, che convergono su un obiettivo comune: ridurre la spesa sanitaria. In un caso per il sistema sanitario nazionale britannico (NHS), nell’altro caso per le assicurazioni private su cui si basa il sistema sanitario statunitense.
Per non tediarti, oggi affronterei il primo caso, quello di Babylon, un sistema di “visita a distanza” adottato in via sperimentale dal NHS in alcune aree di Londra. Il contatto tra medico e paziente avviene conversano in video: il paziente usa una app su smartphone, il medico la sua postazione con il suo personal computer.
Durante la conversazione Babylon mostra al medico la storia sanitaria del paziente mentre trascrive la conversazione e la interpreta: isola, cioè, i sintomi rilevanti riportati dal paziente, evidenziandone anche possibili collegamenti con patologie pregresse. Valuta poi inoltre anche il quadro complessivo dello stato di salute del paziente, anche in forma grafica, con una sorta di gemello digitale proposto sullo schermo.
Infine, assiste il medico nel lavoro diagnostico: in primo luogo, proponendo una serie di potenziali diagnosi basate sulla storia clinica, sui sintomi e sulle frequenze statistiche che “ha in pancia” e, in secondo luogo, suggerendo al medico le domande da fare per seguire un percorso organizzato di approfondimento e di diagnosi differenziale.
L’ultima funzionalità è quella con la quale il software analizza le espressioni facciali e la postura del paziente a schermo e informa il medico di eventuali stress o disagi che il paziente sta provando. In sostanza guida il medico anche nella relazione con il paziente, finché questi non sia sereno del risultato della visita.
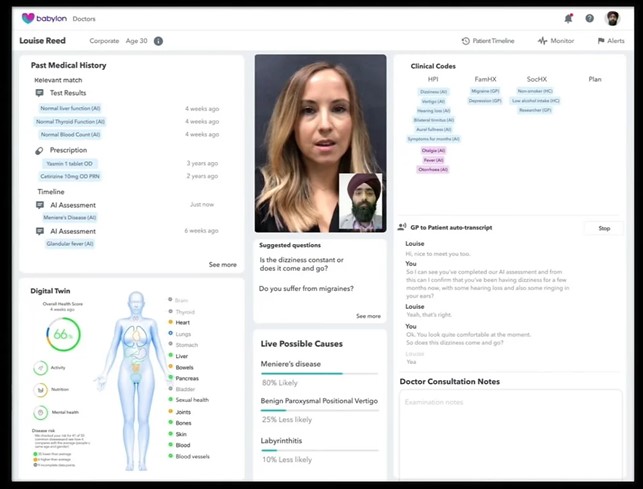
Gianluca: Che parte svolge la IA in questo processo?
Alessio: Dalla A alla Z. Se vogliamo essere puntigliosi, l’unico passaggio che non è pervaso di IA è la cartella clinica, la storia sanitaria del paziente. Tutto il resto: interpretazione del linguaggio parlato, collegamenti, analisi dello stato di salute e delle espressioni facciali, proposte e suggerimenti, sono tutti guidati da programmi di IA. Che, è bene ricordarlo, sono basati principalmente su inferenze a base statistica.
Puoi vedere chiaramente che vantaggi si ribaltano sull’economia del NHS: meno presenza fisica sul territorio, meno spostamenti, visite più veloci, minori rischi di malattie professionali da contagio per i medici, probabilmente meno costi per accertamenti diagnostici, sicuramente minori costi di apprendistato per i medici di assistenza di primo livello.
Gianluca: Detta così, mi pare che ci possano essere dei vantaggi non trascurabili anche per i pazienti. Perlomeno si potrebbe pensare che – se lo staff medico nel suo complesso è dimensionato in maniera adeguata – si possa garantire una maggiore accessibilità dei servizi di prima assistenza per le situazioni non gravi e una maggiore efficacia nell’indirizzamento diagnostico o terapeutico. Oltre che, come dicevi prima, la possibilità di cogliere problemi fuori focus.
Alessio: Non sbagli affatto. Questi vantaggi ci possono essere di sicuro se – come puntualizzavi – lo staff è ben dimensionato e la base di conoscenza dell’applicazione è adeguata. Aggiungi anche che la somma di medico e di software che lo supporta possono garantire anche un tasso di errore diagnostico, a pari informazioni.
Gianluca: Quindi, non vedi problemi?
Alessio: Purtroppo alcuni problemi ci possono essere: se la “macchina” funziona bene, il medico – che dovrebbe essere la figura principale in questa relazione a tre – può essere meno competente o passare in secondo piano e rischia di diventare solo un tramite tra macchina e paziente. La tentazione per i gestori di un sistema sanitario che deve risparmiare è grande: riduzione dei percorsi professionalizzanti, standardizzazione verso il basso, passaggi delegati interamente alla macchina. Un altro rischio – connesso con la de-professionalizzazione dei medici di prima assistenza – è l’appiattimento delle diagnosi sulle frequenze statistiche.
Gianluca: Cosa significa? Che riconosciuti alcuni sintomi la macchina proporrà sempre la stessa diagnosi, perché statisticamente più frequente?
Alessio: Esattamente questo: se il medico non si impegna nella valutazione delle diverse possibilità di malattie che presentano gli stessi sintomi, in altre parole non fa la diagnosi differenziale, tutti sono malati della stessa malattia. Ma, soprattutto, tutti sono malati!
L’assenza di un contatto personale, di conoscenza del paziente, delle sue idiosincrasie e della sua storia – non solo di quella clinica - unite alla minore competenza e alla pressione “produttiva” sui medici possono fare il disastro.
Gianluca: Quindi i benefici che abbiamo visto prima si prospettano solo sul fronte del contenimento dei costi sanitari?
Alessio: Sì, se il governo di questo sistema complesso di medicina a distanza supportata dall’intelligenza artificiale non si focalizza sul termine “medicina”, cioè sulla pratica condotta da un medico, vero, capace e coadiuvato da macchine ben funzionanti. E se non dimentica il ruolo fondamentale del contatto di prossimità con il paziente.
Gianluca: Sono del tutto d’accordo con te: solo un’accorta gestione di questi processi può coniugare il contenimento dei costi e una maggiore attenzione per i pazienti.
Un ultimo punto, per oggi: dal punto di vista etico e della responsabilità, come vedi questa innovazione?
Alessio: Il problema della responsabilità è significativo: nel processo congiunto medico-macchina, quando viene commesso un errore chi si prende la responsabilità? Il medico o la macchina? Come hai già scritto su questo blog, c’è un’intera filiera di potenziali responsabili, che deve essere ordinata dal punto di vista legale e pratico – e parlo anche della necessità di trasparenza dei meccanismi di apprendimento e di esecuzione.
Quello che non va dimenticato, però, è il punto di vista del paziente: preferisce che il suo caso clinico venga analizzato da un dottore di 25 anni che si è laureato ieri l'altro e ha visto solo venti casi, oppure da un software che non sa come funziona ma che ha elaborato e sintetizzato 2 milioni di casi simili?
Quello che voglio dire è che l’entrata in campo di questi software è un urto culturale, che non riguarda la maggiore o minore possibilità di errore di una macchina rispetto ad un umano, ma chi commette l’errore.
All’estremo: noi accettiamo l’errore umano come naturale, se la diagnosi sbagliata del medico mi uccide è un umano come me che l’ha fatto. Ma se l’errore è della macchina? Accettare di essere uccisi da una macchina: ecco il salto quantico che ci impone questo cambiamento di paradigma culturale.
Claude Bernard e Georges Canguilhem - Una controversia ancora viva (?)
CLAUDE BERNARD – LA VITA DIMENTICATA NEL LABORATORIO
Nel 1813 a Saint-Julien, paesino non troppo distante da Lione nasceva Claude Bernard. Come Semmelweis, di cui già si è parlato in questo blog, fu una delle figure più importanti per la medicina del XIX secolo.
Anch’egli dovette scontrarsi con una fetta della società del suo tempo, ma diversamente dal medico ungherese Bernard ricercò tutta la vita di fondare una medicina che fosse scientifica e si basasse sugli andamenti regolari e costanti della fisiologia.
Giunto a Parigi nel 1839 per proporre una sua pièce teatrale, Bernard comprese che quella strada non faceva per lui. Si risolse quindi a studiare medicina nella capitale francese, avendo già trascorso diversi anni come aiutante in una farmacia.
Agli inizi della sua carriera conobbe lo studioso di fisiologia Francois Magendie (detentore della cattedra di Medicina al Collège de France dal 1830 al 1855). La fisiologia al tempo era una massa informe di conoscenze derivate da esperimenti e osservazioni senza una sistematizzazione. Magendie poteva permettersi di operare in un piccolo laboratorio al College de France. Lui, vitalista eterodosso, manteneva a guida l’idea di un corpo umano soggetto alla forza vitale, ma non si lasciava intimorire nel dichiarare la necessità di aprire (il corpo) alla sperimentazione.
Bernard seguiva questo suo maestro, ma rivendicava la necessità di un passaggio ulteriore che Magendie, definito da Bernard un empirista radicale, non faceva. Per Magendie infatti l’esigenza scientifica era quella di alterare e osservare i fenomeni. Bernard voleva di più, voleva spiegare.
«Magendie si comportava da empirico ed era solito dire: perturba i fenomeni, ossia sperimenta e limitati a controllare i fenomeni senza spiegare nulla. Non era ancora il metodo sperimentale completo, perché tale metodo sperimentale esige delle spiegazioni.»
Bernard era tutt’altro che vitalista. La rivoluzione avvenuta il secolo precedente con Isaac Newton stava dando i suoi frutti anche in chimica proprio in quel periodo. La scienza medica si svolgeva in laboratorio. Lo studio della fisiologia, delle costanti e delle funzioni avrebbe permesso la comprensione della patologia come variazione dallo stato fisiologico.
Hal Hellman, simpatico divulgatore scientifico che ha raccolto parte di questo racconto su Bernard, dice che Bernard fu colui che rese la medicina una scienza basata su esperimenti e fatti.
Bernard fu senz’altro fine sperimentatore e produsse molteplici osservazioni, esperimenti, vivisezioni e il suo lavoro permise alla fisiologia di costruirsi una base feconda su cui svilupparsi.
Egli riconosceva il dolore animale, tuttavia ne giustificava l’uso ai fini del progredire della scienza medica. La funzionalità del sacrificio di un vivente per una causa più grande è un elemento evidente della visione scientifica di Bernard che, di fatto, disconosce il vivente, anche umano.
Bernard butta il vivente fuori dal laboratorio e tiene, per studiarlo, solo il corpo.
Che poi il vivente, una volta uscito dalla porta del laboratorio, rientri dalla finestra nella pratica clinica, non è problema della scienza fisiologica. Questa, infatti, fondava il suo tentativo di essere bella e potente – come si stavano dimostrando al tempo la fisica e la chimica – proprio sul disconoscimento del vivente e sulla pratica sperimentale che questo disconoscimento permette.
GEORGES CANGUILHEM – LA VITA RISCOPERTA NELLA SCIENZA
Circa cent’anni dopo Georges Canguilhem, filosofo abilitato anche alla professione medica, criticherà la visione di Bernard e della fisiologia medica, la quale nel frattempo si era del tutto affermata, insieme allo sguardo “normalizzante” sul vivente.
Canguilhem, erede della lezione di Bergson per cui il vivente è irriducibile, ritiene invece sia necessario recuperare il vitalismo.
Egli risale dalla medicina alla biologia, poiché è nella biologia a lui contemporanea che la medicina trova la sua morale, riducendo – come ha iniziato a fare Bernard - la malattia a un discorso di variazioni di funzioni fisiologiche.
Canguilhem chiama questa riduzione “il dogma dell’identità dei fenomeni fisiologici e dei fenomeni patologici”, che la medicina di Xavier Bichat e Claude Bernard prende dalla fisica newtoniana e condivide con altri campi come la sociologia di Auguste Comte.
Sottolineando, Canguilhem, come concezione di scienza medica – nonostante la consolidata tradizione di successi - dimentichi un dato fondamentale: è perché vi sono malati che c’è una medicina.
Dobbiamo accettare che il vivente sia l’oggetto della biologia. Che sia, sì, soggetto a tutte le leggi fisico-chimiche. Ma, ci ricorda Canguilhem, il mondo della fisica e della chimica non sono mondi esterni al vivente.
Egli è in esse ma non vive in esse. Il vivente vive un ambiente valorizzato, polarizzato e in ultimo significato.
Vive in mezzo a esseri e avvenimenti che diversificano le leggi. Le scienze della vita non possono purificarsi dall’individualità vivente, non devono farlo, altrimenti non avrebbero da dire nulla più della fisica e della chimica.
Così la medicina non può negare il soggetto.
È il malato che chiama il medico. Certo, il medico può – perché la medicina ha una storia – conoscere meglio cosa fa la malattia del malato. Ma, per quante importanti conoscenze possono portare la fisiologia e lo studio delle normali e delle frequenze, salute e malattia appartengono al malato.
Un grande scrittore milanese, gravemente malato e a poco dalla sua morte, dirà “sono insufficientemente umile per accettare ciò che la malattia ha comportato e comporterà”.
Possiamo fare una colpa al malato se si ostina a opporsi alla sua malattia? Vogliamo fare della malattia una colpa e della salute un merito? Definendo normalità e malattia prima di avere incontrato il malato?
La norma, dice Canguilhem, il medico la deriva dal suo malato.
Il malato può preoccuparsi se la sua assicurazione coprirà le spese – tristezza dei nostri tempi – ma “ciò che mi occupa”, dice, “è la mia malattia e il bisogno di guarirne”.
Sarà il soggetto, il malato, l’individuo, a dire della sua ritrovata salute. Sia che vi sia stato dolcemente accompagnato o portato a forza di bisturi e trapano.
CONCLUSIONE
Ciò che rese Semmelweiss un grande medico sono le donne partorienti salvate: la salvezza e il miglioramento di vite personali e di una intera società. Non le medie abbassate, alle quali nemmeno i fautori di quel metodo credevano nel momento in cui li smentivano.
Non è possibile vivere come un ostacolo epistemologico la soggettività del malato.
I medici che accettano questo principio, accettano di reinscrivere la loro scienza in una storia umana. Esercitano la medicina come servizio all’umano nella sua lotta contro ciò che è negativo, contro ciò che è vissuto come malattia.
P.s. il grande scrittore milanese (di Novate Milanese in realtà) citato è Giovanni Testori in una sua intervista al quotidiano La Stampa il 2 gennaio del 1993.
RIFERIMENTI E LETTURE:
Grmek Mirko (a cura), Storia del pensiero medico occidentale, Laterza
Bernard Claude, Introduzione allo studio della medicina sperimentale, Feltrinelli
Hellman Hal, Le dispute della medicina. Dieci casi esemplari, Raffaello Cortina
Canguilhem Georges, Il normale e il patologico, Einaudi
Canguilhem Georges, La conoscenza della vita, Il Mulino
La vicenda di Indy Gregory - Chi ha paura del dubbio?
La vicenda di Indi Gregory si può esaminare da varie angolazioni.
Quella che mi interessa di più - a posteriori - non è nel focus principale del caso, ovvero se fosse giusto o meno staccare le macchine e a chi spettasse la decisione ultima.
Su questi punti è stato detto e scritto moltissimo nei giorni scorsi e possiamo trovare tutte le sfumature di opinioni che vanno da “vita a tutti i costi” fino a “staccare le macchine al più presto” [1].
Ognuno di noi avrà la sua posizione in proposito che deriva da sensibilità e background.
Si è parlato molto poco, invece, di come queste argomentazioni siano state presentate all’opinione pubblica e di come abbiano parlato gli “addetti ai lavori”.
Secondario? Non credo, perché nel modo di porre le questioni si gioca una partita di potere culturale.
Diciamo comunque che abbiamo assistito a polemiche feroci decisamente brutte. Decisamente brutte perché il rispetto per il dolore avrebbe suggerito toni diversi e una minor divisione in fazioni con sentori partitici.
Ma torniamo al punto che più mi interessa; mi è dispiaciuto vedere che tutta la vicenda è stata trattata con molta intransigenza da coloro che hanno sostenuto la decisione del tribunale inglese di staccare le macchine, come se una posizione che nasce dalla conoscenza scientifica e dal suo approdo legale, non potesse essere messa in discussione. Naturalmente sto generalizzando, ma chiunque abbia letto i giornali credo convenga con me che “la scienza” ha sdegnosamente rifiutato le ragioni del “sentimento”, forse anche ingenuo.
Abbiamo sentito e letto molte affermazioni tranchant da parte dei medici sull’inutilità e disumanità di prolungare una vita come quella di Indi.
Ma qui sorge una questione non da poco: se sei medico sicuramente valuti meglio la situazione di un paziente e le sue prospettive, ma questo ti dà realmente maggior voce in capitolo sulla decisione finale? Ovvero il tuo giudizio vale più di quello di un cittadino normale? Ovvero appartieni a una categoria eletta (insieme ai giudici) che da sola può stabilire il punto di non ritorno?
Sembrerebbe, in molti addetti ai lavori, che la decisione sia solo un saldo tra voci attive e voci passive. La riduzione in voci attive e passive di sentimenti, emozione, dolore, appare come qualcosa di assurdamente freddo.
Tutto il mondo che ha spinto per lo stacco immediato delle macchine mi è sembrato come arroccato su posizioni che non potevano essere messe in discussione per nessun motivo.
Posizioni col bollino della scientificità, quindi indiscutibili, e voi che scienziati non siete dovete stare zitti, tanto non capite.
Il refrain costante dei giorni che hanno preceduto il distacco delle macchine è stato “quella non è vita e va chiusa al più presto”, affermazione categorica senza possibilità di replica, e chi replicava veniva tacciato di visione oscurantista e reazionaria. Per contro, lasciando da parte gli ultras delle posizioni ultra cattoliche, non si può non notare la prudenza di un giornale come l’Avvenire, che notoriamente riflette le posizioni della CEI, e dello stesso Papa Francesco.
Dietro questa rigidità nel voler chiudere la questione Indi al più presto tacciando di ignoranza reazionaria idee diverse, vedo un brutto fantasma, la soddisfazione di sentirsi categoria eletta (da chi?) e quindi “migliore”.
C’è una grande differenza tra spiegare perché - forse - staccare le macchine sia la decisione migliore e l’atteggiamento di chi non ha voluto neppure prendere in considerazioni opzioni diverse.
E ancora, contesto i molti che hanno detto “con migliaia di bambini sani che muoiono in guerre di cui sono vittime sacrificali, occuparsi di Indi è una sorta di perdita di tempo”.
Non è vero. La tragedia dei bambini di Gaza e dei mille altri posti dove sono vittime, non sminuisce la questione Indi. La vicenda della bambina di Nottingham non interferisce con lo sdegno per le morti innocenti a Gaza; questa argomentazione sembra un pretesto per chiudere in fretta la questione senza rompiscatole che si fanno prendere da dubbi pietistici.
In definitiva, credo che se le ragioni della scienza non tengono conto anche delle ragioni del sentimento si sfocia nell’arroganza di chi si sente investito dalla ragione e sfugge al confronto. Insopportabile.
NOTE
[1] Ecco, in proposito, alcuni link a diverse posizioni:
https://www.avvenire.it/rubriche/pagine/indi-gregory-nella-scelta-tragica-i-veri-esclusi-sono-stati-i-genitori
https://www.quotidianosanita.it/cronache/articolo.php?articolo_id=118216
https://www.nicolaporro.it/indi-gregory-deve-morire-tre-motivi-per-cui-nicola-porro-sbaglia/
https://www.scienzainrete.it/articolo/caso-indi-qualche-domanda-riflettere/giovanni-boniolo/2023-11-12
https://www.ilprimatonazionale.it/approfondimenti/indi-gregory-la-disumanita-di-una-societa-che-tratta-la-vita-come-carta-straccia-271155/
https://www.repubblica.it/cronaca/2023/11/12/news/borgna_intervista_caso_indi_gregory-420134627/
https://www.imolaoggi.it/2023/11/14/remuzzi-per-indi-scelta-giusta/
La vicenda di Indi Gregory - L'opzione del silenzio
«Ciò che viene di solito impedito non è l’espressione,
bensì la formazione di un opinione propria»
(G. Anders, La catacomba molussica).
Ciò che diverrà la norma, ammoniva Deleuze all’inizio degli anni ’90, sarà avere un'opinione su tutto, necessariamente. Significa essere forzati allo schieramento, per quanto grottesco esso sia.
Come resistere a questa fiumana d’inumanità?
Non lasciandosi trascinare dal tempo della responsabilità, precedente all’atto, e neppure da quello successivo delle colpe, proprio del fatto compiuto.
Abbiamo perso la memoria dello spazio di mezzo, eroso dal richiamo quasi militaresco al giudizio forzato,
adombrato dal costante accanimento della cacofonia mediatica:
il silenzio.
Le religioni (dal latino religāre, unire insieme) fanno del silenzio (dal sancrito Si-nâmi, il lego) una legatura. Raccoglimento invisibile per sua stessa costituzione.
Perciò stesso, effimera fonte d’umanità.
Se credete di perdere l’occasione di dire la «cosa giusta», di farvi scappare l’opinione migliore su ciò che «bisognava fare», allora non avrete compreso di condannare in tal modo una vita infranta alla parodia, di fare delle vostre parole una commedia «all’italiana» dipinta su di un corpo inerme.
Il silenzio è la madre del dubbio, il dubbio la sorgente del pensiero.
La vicenda di Indy Gregory - Paradossi nascosti
La storia triste e dolorosa della fine di Indi Gregory occulta alcuni paradossi:
- Il primo è – a mio avviso - il più clamoroso: il giudice, per decidere nel miglior interesse del soggetto [1], come impone la legge britannica, ha deciso di sopprimere sia l’interesse che il soggetto.
- Il secondo paradosso è che i tutori del minore, che dovrebbero avere il dovere e anche il diritto di tutelare, come prima cosa, la vita della figlia minore e, come seconda cosa, i suoi interessi, per decisione di medici e di un giudice non hanno potuto farlo
- Il terzo paradosso è che i medici che dovrebbero tutelare la vita dei pazienti – come detta la deontologia professionale, che si rifà ad Ippocrate - medici che hanno dichiarato che la bambina non era in condizioni di sofferenza e probabilmente non aveva funzioni cerebrali, hanno optato per non difendere la vita, pur non trovandosi in condizioni di accanimento terapeutico.
- Ultimo paradosso: se le funzioni cerebrali (in ottica riduzionista) sono la condizione necessaria alla coscienza di piacere e di dolore, allora la bambina non aveva coscienza (consapevolezza) del dolore.
Se invece le sensazioni (in ottica meno riduzionista) possono essere oggetto di coscienza anche “fuori” dalle funzioni cerebrali, allora la bambina aveva coscienza del dolore, ma anche del piacere, e l’equilibrio tra le sue sensazioni non poteva essere noto.
In entrambe le opzioni la scelta del miglior interesse è opaca e paradossale.
NOTE
[1] Di seguito due estratti della motivazione del giudice inglese, Robert Peel:
«With a heavy heart, I have come to the conclusion that the burdens of invasive treatment outweigh the benefits. In short, the significant pain experienced by this lovely little girl is not justified when set against an incurable set of conditions, a very short life span, no prospect of recovery and, at best, minimal engagement with the world around her. In my judgment, having weighed up all the competing considerations, her best interests are served by permitting the Trust to withdraw invasive treatment in accordance with the care plan presented»
«The evidence clearly establishes that she experiences significant pain and distress several times a day, and each painful episodes lasts up to ten minutes. It has been observed by Dr E, other clinical team members, the nursing staff, and the Guardian, all of whose evidence I accept. The descriptions of her wincing, struggling to breathe, gasping and developing tears in her eyes are vivid. Such pain is caused by her multiple treatment interventions including invasive ventilation, suctioning, use of IV lines, blood tests and the like. It will continue for as long as the interventions continue»
Quando lavarsi le mani era considerato anti-scientifico
Spesso nei dibattiti sulla scienza e fra scienziati, manca una prospettiva storica. Essa insegnerebbe a essere meno assertivi e più aperti al possibile, anche se improbabile.
Questa è la storia, davvero triste e per lo più dimenticata, del medico ungherese Ignác Fülöp Semmelweis (1818 – 1865). [1]
Siamo a metà dell’Ottocento. Il giovane Semmelweis, fresco di laurea in medicina e affascinato dalla ricerca in anatomia patologica, fece domanda per un posto di assistente alla famosa Scuola Medica Viennese dove, peraltro, si era appena laureato; ma la sua domanda venne respinta. Chiese allora di diventare assistente di Joseph Škoda, clinico leader della scuola; ma questi aveva già promesso il lavoro a un altro medico. Fu così che Semmelweis si rivolse all'ostetricia, che a quel tempo non occupava un posto di prestigio nella medicina europea. Iniziò così a frequentare la clinica di ostetricia, ma ottenne anche il permesso di dissezionare i cadaveri delle donne morte per malattie e operazioni ginecologiche, imparando così i nuovi metodi di osservazione e di analisi.
L'assistentato e le sue ricerche
Conseguito successivamente il dottorato in Chirurgia ed Ostetricia, nel 1846 ottenne un incarico biennale come assistente presso la clinica ostetrica dell'Ospedale Generale di Vienna, a quel tempo il più moderno ospedale europeo. Sin dall’inizio della sua fondazione, la clinica ostetrica era stata diretta dal dottor Johann Boër. Dotato di un grande senso di umanità per le puerpere, il dottor Boër proibiva l'insegnamento sui cadaveri delle donne e ne dissezionava i corpi solo per studiarne le patologie che avevano provocato il decesso. Durante i trent'anni della sua direzione, la mortalità delle partorienti si aggirava intorno all'1%.
Tutto cambiò quando, nel 1823, la clinica fu affidata al dottor Johann Klein, di cui Semmelweis era uno degli assistenti. Inspiegabilmente, il numero di decessi delle partorienti per febbre puerperale cominciò a salire. Semmelweis era letteralmente ossessionato da ciò, anche perché nella clinica di Klein la percentuale di decessi era di molto superiore (circa quattro volte) rispetto alla seconda divisione diretta dal dottor Bartch, dove erano le ostetriche (e non i medici) a far partorire le donne. Il turbamento di Semmelweis aumentava la diligenza che metteva nelle sue ricerche.
La sua prima ipotesi fu l'aria mefitica delle città che, in piena rivoluzione industriale, non era molto salubre. Raccolse così dati sulla mortalità delle puerpere per febbre in città, in campagna e in ospedale; ma l'ipotesi non trovò conferma. La seconda ipotesi fu che le puerpere morissero di autosuggestione a causa del prete della cappella dell'ospedale che, per dare l'estrema unzione, passava scampanellando per i corridoi. Costrinse quindi il parroco a non usare più la campanella, ma le morti rimasero costanti.
Infine, ebbe l'intuizione che risolse il problema.
L'intuizione
Come a volte accade, fu un fatto apparentemente non collegato ai decessi delle partorienti ad aiutarlo a venir a capo della sua ossessione. Durante l'assenza di Semmelweis, tra il primo e il secondo periodo contrattuale, il suo collega e amico Jakob Kolletschka era morto a seguito di una malattia fulminante. Semmelweis ebbe la possibilità di studiarne la cartella clinica e fu colpito da due elementi:
- l'autopsia praticata sul cadavere evidenziava lesioni simili a quelle che si riscontravano sulle donne morte per febbre puerperale;
- Kolletschka solo qualche giorno prima si era ferito nel corso di una autopsia praticata sul cadavere di una di queste mamme.
Gli fu chiaro che la febbre puerperale e la morte del professor Kolletschka erano la stessa cosa dal punto di vista patologico, perché entrambe presentavano gli stessi cambiamenti anatomici. Se nel caso di Kolletschka i cambiamenti nella sepsi derivavano dall'inoculazione di particelle cadaveriche, allora la febbre puerperale doveva avere origine dalla stessa fonte. A questo punto Semmelweis si ricordò di un cambiamento nell’organizzazione del lavoro introdotto dal direttore Klein: gli assistenti avevano l'obbligo di eseguire fino a 15-16 autopsie al giorno per poi andare a visitare le partorienti della clinica. Ciò fu sufficiente a Semmelweis per giungere a un'ipotesi contro-intuitiva (e un po’ blasfema) per l'epoca: la febbre puerperale è una malattia che viene trasferita da un corpo all'altro a seguito del contatto che i medici e gli studenti presenti in reparto hanno prima con le donne decedute (su cui praticano autopsia) e poco dopo con le partorienti che vanno a visitare in corsia.
Era una teoria sconvolgente per i tempi. Per accertarla Semmelweis mise in atto, in accordo con la Direzione Sanitaria, una banale disposizione: tutti coloro che entravano nella clinica sarebbero stati obbligati a lavarsi le mani con una soluzione di cloruro di calce (ipoclorito di calcio). A questo aggiunse la disposizione che, per tutte le partorienti, si cambiassero le lenzuola sporche con altre pulite.
Era il maggio 1847, lui aveva 29 anni e, soprattutto, agiva con troppa proattività e al di fuori delle sue competenze…
La conferma della teoria
Dopo l'adozione del lavaggio delle mani con ipoclorito di calcio, l'anno successivo la percentuale di decessi per febbre puerperale si attestò tra l'1 e il 2%, all'incirca la stessa percentuale da sempre presente nell’altra divisione.
Quando Semmelweis espose ai colleghi i risultati della sperimentazione ottenne una reazione inaspettata: venne insultato, nonostante l’evidenza statistica, per aver costretto i medici a una pratica indecorosa, priva di alcun fondamento reale dato che “è ridicolo lavarsi le mani per qualcosa che non si vede” e anche perché le puerpere “venivano chiamate a lasciare questo mondo dal Buon Dio e non per colpa dei medici”.
Si attirò così gelosia, invidia e risentimenti. Il suo direttore, Johann Klein, che sosteneva con forza la necessità per gli studenti di praticare molte autopsie, trovava irritanti le iniziative di questo straniero ungherese, per giunta nazionalista (partecipò con entusiasmo ai moti del 1848), che si arrogava il diritto di emanare disposizioni che non gli competevano, offensive per il personale (l'obbligo di lavarsi le mani) ed onerose per l'ospedale (cambio frequente delle lenzuola). Così nel 1849, non gli rinnovò il contratto.
Semmelweis, affranto ed esasperato, successivamente scrisse molte lettere (alcune anche insolenti e aggressive) a colleghi dentro e fuori l’impero senza essere, però, mai compreso. Molti e illustri medici europei gli risposero, con qualche apprezzamento, ma senza che alcuno di loro riuscisse realmente a comprendere la portata dell’intuizione.
L'appoggio di alcuni amici - Josef Škoda, Ferdinand von Hebra, del suo vecchio maestro e grande patologo Rokitansky - servì solo in parte ad aiutarlo e a diffondere la nuova teoria, osteggiata dal mondo medico che per principio rifiutava di ammettere che i medici stessi potessero essere degli "untori" e quindi la causa diretta dei decessi. Peraltro, uno dei suoi più accaniti oppositori fu Rudolf Virchow, considerato il padre della patologia cellulare.
Ricovero in manicomio e morte
A causa dell'ostilità mostrata nei suoi confronti dai medici della Scuola Viennese, Semmelweis cadde in depressione, schiacciato anche da complessi d'inferiorità. Purtroppo, ci vollero molti anni prima che la scoperta di Semmelweis venisse accettata e applicata in modo esteso. Infatti, la prova della contaminazione batterica fu data da Pasteur solo nel 1864, quasi venti anni dopo la prima disposizione di Semmelweis di lavarsi le mani. Prima di allora la scoperta di Semmelweis venne screditata e, nonostante gli effetti positivi, fu licenziato dall'ospedale di Vienna per aver dato disposizioni senza esserne autorizzato. Vale la pena notare come ovviamente, a seguito dell’allontanamento di Semmelweis, le morti per infezione ripresero ad aumentare e questo non fu sufficiente a far cambiare opinione a Klein e agli altri oppositori di Semmelweis. Insomma, per loro il dato empirico non era poi tanto… empirico.
---------
Tornato in Ungheria Semmelweis applicò lo stesso metodo all'ospedale di San Rocco a Pest, ottenendo anche qui un abbassamento significativo dei casi di febbre puerperale. Fu proprio in Ungheria che nel 1861 scrisse il libro Eziologia, concetto e profilassi della febbre puerperale. Purtroppo la comunità scientifica dell'epoca gli si scagliò nuovamente contro e Semmelweis finì per essere ricoverato in manicomio. Morì nel 1865 (a 47 anni) per setticemia, sviluppatasi a causa delle ferite inferte dalle guardie del manicomio e delle cure non sottoposte ad adeguata profilassi; proprio ciò che la sua scoperta avrebbe potuto evitare.
Solo qualche decennio dopo, i lavori di Louis Pasteur (del 1879e di Joseph Lister (nel 1883) avrebbero definitivamente mostrato la grandezza delle intuizioni di Semmelweis.
A compensazione dei pregiudizi e torti subiti, la città di Budapest nel 1894 gli eresse un monumento tombale; poi nel 1906 una statua (successivamente collocata davanti all'ospedale San Rocco); e infine gli intitolò la Clinica Ostetrica dell'Università, che ancora porta il suo nome.
Infine
Nel Novecento il neopositivista Carl Gustav Hempel, in Filosofia delle scienze naturali (1966), utilizzò l'indagine di Semmelweis sulle cause della febbre puerperale come modello di ricerca scientifica basata sull'evidenza empirica. In particolare, venne apprezzato il suo uso della modalità logica modus tollens, cioè la prova tramite confutazione di ipotesi alternative; anticipando così alcuni aspetti del falsificazionismo.
Anche lo scrittore e medico francese Louis-Ferdinand Céline nel 1924 dedicò la sua tesi di laurea in medicina al medico ungherese e poi nel 1952 pubblicò il libro Il dottor Semmelweis, in cui racconta la sua vicenda.
------------
La lezione non (ancora) appresa
Oggi è chiamata "riflesso di Semmelweis" la riluttanza o resistenza ad accettare una scoperta in campo scientifico o medico che contraddica norme, credenze o paradigmi stabiliti. Un fenomeno a cui, dagli anni Cinquanta in poi, molti filosofi, storici e sociologi della scienza hanno dedicato molta attenzione.
Eppure, nonostante ciò, il mondo scientifico non si è fatto (nel corso degli ultimi decenni) più aperto e tollerante verso ipotesi o teorie alternative rispetto a quelle dominanti. Al contrario, stiamo assistendo a un ritorno dello scientismo, dove vengono usate con troppa facilità (e talvolta violenza) espressioni quali “anti-scientifico”, “pseudoscienza”, “teorie complottiste”, “fake news”, “post-verità”.
Oggi, visto il clima di caccia alle streghe a cui abbiamo assistito negli ultimi anni,
Semmelweis forse non sarebbe finito in manicomio, ma radiato probabilmente sì…
Riferimenti
- Sherwin B. Nuland, Il morbo dei dottori. La strana storia di Ignác Semmelweis, Torino: Edizioni Codice, 2004.
- Louis-Ferdinand Céline (1952), Il dottor Semmelweis, Milano, Adelphi 1975.
Film
- Semmelweis(cortometraggio), USA/Austria 2001: Belvedere Film (regia Jim Berry)
- Docteur Semmelweis, Francia/Polonia 1995 (regia Roger Andrieux)
- Semmelweis, Olanda 1994: Humanistische Omroep Stichting (regia Floor Maas)
- Ignaz Semmelweis - Arzt der Frauen(Ignaz Semmelweis, il Medico delle Donne), Germania/Austria 1987: ZDF/ORF (regie Michael Verhoeven)
- Semmelweis, Italia/Svizzera 1980: RTSI(regia Gianfranco Bettetini)
- Semmelweis - Retter der Mütter(Semmelweis, il Salvatore delle Madri), Germania dell'Est, 1950: DEFA (Regia Georg C. Klaren)
- Semmelweis, Ungheria 1940: Mester Film (regia André De Toth)
- That mothers might live(Che le madri possano vivere), USA 1938: MGM (Regia Fred Zinnemann) Oscar per il Miglior Cortometraggio
[1] Per una ricostruzione più approfondita: https://it.wikipedia.org/wiki/Ign%C3%A1c_Semmelweis e https://ambulatoridemetra.it/demetra/ignac-fulop-semmelweis-fra-genio-e-follia-la-storia-del-medico-che-intui-il-valore-del-lavaggio-delle-mani/
Non morire, di Anne Boyer - Un confronto con la medicina
Non morire (La nave di Teseo, 2020) è il libro di Anne Boyer dedicato al racconto delle sue esperienze e impressioni successive alla diagnosi di un carcinoma mammario, che ricevette nel 2014 all’età di 41 anni.
Boyer è poetessa e saggista nata e cresciuta in Kansas e, con Non morire, ha vinto il Premio Pulitzer nel 2020.
-----------
Vi parlo di questo libro perché non è il racconto di una malattia, bensì il racconto di una persona che ha il cancro.
La sua ribellione risulta potente proprio nella misura in cui - di fronte a tutto il mondo - Boyer continua imperterrita a affermare la sua completezza come persona.
La sua opposizione è un caleidoscopio di estrema lucidità, nelle sue critiche femministe e sociologiche, nella passione poetica e filologica, nelle sue impressioni, nell’introspezione e intimità delle riflessioni.
-----------
In questo post cerco di riassumere alcune delle sensazioni – non saranno piacevoli – che emergono dalla lettura di Boyer, in particolare dal suo confronto con la medicina e con la scienza.
Sono argomenti che la sociologia della salute ha già trattato, spesso in modo approfondito, dove possibile li segnalerò in nota.
In chiusura riporto uno dei casi che Boyer ha raccolto per raccontare le truffe e la sporcizia nel mondo delle cure del cancro americano.[1]
Per un quadro completo, per comprendere e conoscere meglio, per una visione più ampia e una poetica amarezza nel cuore, leggete il libro!
------------
Etichette
La prima etichetta è quella diagnostica. «Prendere oggetti e azioni da un sistema e riclassificarli come elementi in un altro sistema è ciò che fa la diagnosi: prende informazioni dai nostri corpi e riorganizza ciò che avevamo dentro in un sistema imposto da lontano». Il radiologo evidenzia la massa, assegna un punteggio.
Si diventa malati, pazienti, clienti.
Boyer descrive la lenta spersonalizzazione di sé che avviene entrando nel dispositivo dell’oncologia. Mentre ancora il corpo non percepisce la differenza tra sano e malato, questo mondo apre le sue porte e comincia a tradurti in numeri e dati.
Quando con la malattia sorge la sofferenza, ci si rivolge alla medicina in cerca di un vocabolario per definire quel male. Non sempre questo avviene - spesso perché, ormai spersonalizzati, non ci si riconosce più - e i malati, racconta Boyer, sviluppano una loro narrazione intorno alla ricerca di risposte.
------------
Quindi si accede al padiglione, «crudele democrazia dell’apparenza», gli stessi volti, gli stessi segni sul corpo, umori, sudori, sangue e urine.
Può farci ribrezzo, ma sono le condizioni a cui le chemioterapie portano i malati.
«Non sembriamo persone: sembriamo persone col cancro. Somigliamo a una patologia prima di somigliare a noi stessi.»
Nel padiglione la produzione del malato di cancro viene portata a termine. Il nome viene registrato su un codice a barre a quel codice si aggiungono via via tutti i dati del paziente.[2]
Meglio, specifica Boyer, sono le donne a farlo.
Perché il tumore al seno è una malattia che ha un genere[3]. Sono le infermiere che lavorano nel padiglione certo, ma prima ancora sono le pazienti che si prestano a quel lavoro.
Compilano questionari, controllano la correttezza dei dati in database, rispondono alle domande delle persone incaricate della loro cura. «La parola “cura” raramente richiama alla mente una tastiera» scrive Boyer, eppure è così, la cura e la raccolta dati vanno a braccetto in un paradossale sistema sincronizzato che culmina nella richiesta di quantificare il tuo dolore da 1 a 10.[4]
Diventa una paziente fatta di dati, prodotta dal lavoro femminile.
------------
Vita del paziente
A un certo punto l’autrice deve prendere atto che è diventata una paziente.
Ha provato a lungo a resistere; si è informata sui social network e sui motori di ricerca; ha imparato a consultare le riviste scientifiche di settore, per cercare una comprensione che i medici non le davano.
A resistere è l’immagine del sé precedente alla diagnosi, si cerca di comportarsi normalmente, di truccarsi, di portare parrucche e vestiti che coprano le ferite delle terapie.
Non basta, si crolla, anzi, proprio quell’aspetto che si ricercava viene in odio perché non lo si è fatto per sé stessi, ma per rispondere alle richieste di una società che non vuole prendersi cura dei suoi.
La società chiede di nasconderti in quanto malato di cancro. Chiede di dissimulare, di pensare positivo, di vivere la terapia con coraggio.
Certo, Boyer è forte, nella sua convinzione di voler vincere la malattia.
Ma non può raccontare questo, non può raccontare la sua battaglia con orgoglio e un nastro rosa appuntato perché è arrabbiata: «Preferirei non scrivere nulla piuttosto che far propaganda del mondo così com’è».
Lei, madre, single, riesce a malapena a seguire il percorso di cura grazie all’aiuto di amiche e amici, tanto da chiedersi se fosse stata una persona un poco meno piacevole che fine avrebbe fatto?
I giorni di malattia al lavoro finiscono presto, devi negoziare la tua nuova situazione, ma hai una condanna a morte scritta in faccia.
L’assicurazione copre certe cure.
Dopo la chemioterapia resti devastata, intossicata per giorni, per non parlare di quando si decide per l’asportazione del tumore. Operazione in giornata, la mammella viene rimossa e il paziente rimandato a casa: questi i costi che ci si può permettere.
«Sono sopravvissuta. Eppure, a causa del regime ideologico del cancro, definendomi una sopravvissuta mi sembra di tradire i morti.»
-------------
Certo Boyer è impietosa ma quello che risulta vero è la sua richiesta di essere accettata per come è con la sua malattia.
Chiede che le sia permesso anche di essere debole, di non farcela, di un posto in questo mondo anche per la donna malata di tumore al seno.
Invece la società è letale con chi non collabora alla sua guarigione: «Il rifiuto conduce all’isolamento: l’esecuzione sociale dell’ottemperanza medica intorno a una patologia genderizzata come il tumore al seno può essere brutale.»
Chi muore poi, tradisce il Progresso della società; quella stessa società in cui – come risponde la figlia di Boyer a sua madre– siamo condannati a vivere e che ci fa ammalare.
------------
Non morire si rivela quindi essere una denuncia poetica delle nostre società tecno-scientifiche.
Se possiamo curare alcune patologie con le “pallottole magiche” o con operazioni ad hoc, il tumore è si rivela più grande di quanto pensiamo.
Di fronte alla persona, il sistema ospedaliero simil-fordista fallisce.
Questo è ancora più marcato quando si è donna (per non parlare di quando si è donna e nera) perché il sistema della cura non è alieno alle dinamiche discriminatorie e patriarcali della società tutta.
Chi si ammala di forme gravi se ha la fortuna di morire presto diventa un “angelo”, le donne che sopravvivono sono invece spesso «abbandonate, tradite, rese disabili, licenziate».
Boyer è sopravvissuta a quel nodulo alla mammella, ma stenta a sopravvivere alla cura: «I fiocchi rosa adornano gli oggetti e i processi che ammazzano la gente. Non esiste cura né c’è mai stata».
------------
La truffa
Ecco uno dei racconti che Boyer raccoglie, che costituiscono una raccolti di casi e truffe scientifiche legate alle terapie contro il cancro, negli Stati Uniti ma con effetti anche negli altri paesi:
Nel 1991 viene diagnosticato un tumore mammario a Nelene Fox.
La compagnia assicurativa non voleva coprire le spese per una nuova terapia basata su un trapianto di midollo osseo contornato da un’alta dose di chemio.
Fox riuscì a pagarsi le spese da sola, ma morì due anni dopo la diagnosi senza accedere alla terapia.
La famiglia fece causa alla compagnia assicurativa ricevendo 89 milioni di dollari di indennizzo.[5]
A partire da questo evento e incoraggiate dai successi dell’attivismo per l’AIDS[6] - racconta Boyer – le donne con tumore al seno si organizzarono in lobby per avere accesso alla nuova terapia.
«Gli ospedali addebitarono da ottantamila dollari a centomila per l’altamente remunerativa procedura, con un costo ospedaliero di meno di sessantamila dollari.»
Lentamente gli assicuratori si prestano e quarantunomila pazienti ricevono la cura.
La terapia era dolorosa e prevedeva l’isolamento per giorni in ospedale, inoltre erano previsti diversi effetti collaterali anche gravi. «Secondo alcuni documenti, la terapia ha ucciso una donna su cinque.»[7]
L’unico studio a supporto era quello condotto da Werner Bezwoda. Quando i ricercatori replicarono quella procedura per la terapia, quattro delle sei donne trattate riportarono gravi danni cardiaci, di queste quattro due morirono di lì a poco.
Più tardi Bezwoda ammetterà che la sua ricerca era fraudolenta.[8]
È del 2016 invece uno studio che conferma[9] i risultati di molte ricerche precedenti: il carcinoma mammario è stato trattato eccessivamente e la maggior parte delle donne con diagnosi di cancro al seno hanno ricevuto trattamenti che non erano necessari. Le mammografie avevano portato all’individuazione precoce di tumori. Questa anticipazione invece di salvarle le ha condannate a trattamenti invasivi e spese insostenibili.
-------
«Morire di cancro al seno non è una prova della debolezza o del fallimento morale dei morti. Il fallimento morale del cancro non è nelle persone che muoiono: è nel mondo che le fa ammalare, le manda in bancarotta per una cura e poi le fa ulteriormente ammalare, infine le incolpa per le loro morti.»
NOTE
[1] Per un’analisi che tenga conto della storia delle politiche italiane sul cancro, comparate a quelle statunitensi, si può leggere G. Vicarelli, Le tappe della politica oncologica in Italia. Riflessioni a margine del caso Di Bella, in “Prospettive sociali e sanitarie”, 2, pp. 6-11.
[2] Boyer racconta nel dettaglio la conformazione del padiglione con cure “passthrough”, che contrappone all’etimo di clinica, alla cura prestata al letto del paziente. Un classico in sociologia al riguardo è D. Sudnow, Passing On. The Social Organization of Death, Englewood Cliffs, Prentice Hall 1967.
[3] Anche gli uomini possono venire colpiti da forme di neoplasia alla mammella, ma i casi sono rarissimi e il tumore al seno si configura come una malattia della donna anche per le implicazioni sociali e politiche che comporta. Queste tematiche sono tutte affrontate da Boyer nel suo libro.
[4] Boyer prova a raccontare il dolore in scale che non siano numeriche, a esempio con frasi tratte dalle poesie di Emily Dickinson – un gioco che fa con le sue amiche per esorcizzare la brutalità della richiesta del medico.
[5] E. Eckholm, $89 Million Awarded Family Who Sued H.M.O, “The New York Times”, 30 dicembre 1993.
[6] Per approfondire l’impatto della partecipazione pubblica alle policy e terapie riguardanti l’AIDS: S. Epstein, Impure Science: AIDS, Activism and the Politics of Knowledge, University of California Press, Berkeley 1996.
[7] R.A. Rettig, False Hope: Bone Marrow Transplantation for Breast Cancer, Oxford, Oxford University Press, 2007.
[8] D. Grady, Breast Cancer Researcher Admits Falsifying Data, “The New York Times”, 5 febbraio 2000.
[9] M. Healy, Majority of Women Diagnosed with Breast Cancer after Screening Mammograms Get Unnecessary Treatment, “Los Angeles Times”, 12 ottobre 2016.







